Ung thư và COVID-19 – tác động tiềm tàng của việc trì hoãn xạ trị
Lượt xem: 72 Ngày đăng: 21/06/2021
Liệu pháp xạ trị có thể được thực hiện một cách an toàn trong thời đại dịch bệnh coronavirus 2019 (COVID-19). Các trung tâm xạ trị có thể triển khai sử dụng kỹ thuật xạ trị giảm phân liều giúp giảm thiểu số lần bệnh nhân đến trung tâm điều trị, đồng thời tránh sự trì hoãn điều trị có thể gây bất lợi trong chăm sóc bệnh nhân ung thư.
Xạ trị trong thời gian dịch bệnh COVID-19
Sự xuất hiện của virus SARS-CoV-2 và đại dịch coronavirus 2019 (COVID-19) đã ảnh hưởng đến mọi khía cạnh của việc chăm sóc sức khỏe, bao gồm việc việc chăm sóc theo đúng quy trình cho bệnh nhân ung thư. Tỷ lệ tử vong hiện tại do ung thư phản ánh kết quả của việc thực hiện các biện pháp dựa trên bằng chứng để điều trị bệnh. Ở hầu hết các bệnh viện, thời điểm quyết định điều trị là yếu tố quyết định cho kết quả thành công. Bài viết này tập trung vào thời điểm quyết định xạ trị cho bệnh nhân ung thư.
Xạ trị là một phương pháp điều trị thích hợp trong thời đại dịch COVID-19 vì nhiều lý do. Đầu tiên, phải nói đến là bệnh nhân đến xạ trị không cần thiết phải mang ống thở cũng như giường chăm sóc tích cực. Trong một số trường hợp, phương pháp xạ trị có thể được sử dụng một cách an toàn thay thế cho phẫu thuật. Thứ hai, phương pháp xạ trị giảm phân liều (chuyển đổi phân liều xạ trị chuẩn thành xạ trị ngắn ngày) có thể rút ngắn thời gian điều trị. Việc sử dụng phương pháp xạ trị giảm phân liều sẽ làm giảm số buổi bệnh nhân đến viện điều trị, giảm nguy cơ phơi nhiễm với bệnh nhân nhiễm SARS-CoV-2. Thứ ba, trái ngược với phương pháp hoá trị liệu thì xạ trị chỉ gây ức chế miễn dịch ở mức độ vừa phải. Cuối cùng là việc sử dụng đúng cách các phương tiện, thiết bị bảo hộ cá nhân cho phép cung cấp dịch vụ chăm sóc sức khoẻ an toàn cho bệnh nhân ung thư. Vì có rất nhiều người mang mầm bệnh không có triệu chứng lâm sàng ở cả bệnh nhân và nhân viên y tế.
Trong quá trình thực hiện giãn cách xã hội được áp dụng cho bệnh viện, các kịch bản lâm sàng chứng minh việc trị hoãn xạ trị có thể dẫn tới tình trạng bệnh của bệnh nhân ung thư xấu đi. Vì vậy, bác sỹ nên cân nhắc giữa nguy cơ phơi nhiễm virus SARS-CoV2 với nguy cơ tử vong do ung thư.
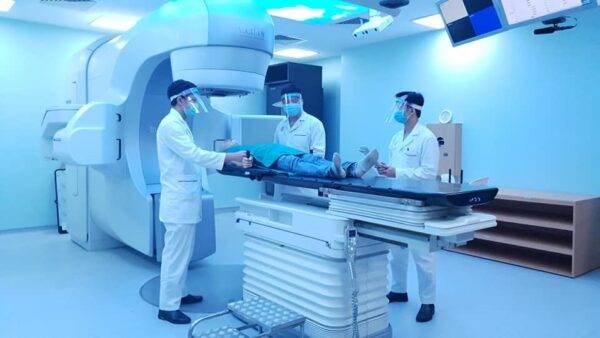
Hình ảnh điều trị bệnh nhân ung thư trên máy Truebeam STx – Khoa Xạ trị và Xạ phẫu – Bệnh viện TWQĐ 108 trong đại dịch COVID-19.
Ảnh hưởng của việc trì hoãn xạ trị
Tương tự như phẫu thuật, xạ trị là phương pháp điều trị ung thư cơ bản và tinh tế với khả năng kiểm soát tại chỗ, tại vùng cao. Trong quá trình điều trị bệnh nhân ung thư, việc điều trị kiểm soát tại chỗ, tại vùng là chưa đủ nhưng rất cần thiết cho việc kéo dài sự sống của bệnh nhân và góp phần vào việc chữa khỏi bệnh ung thư. Các gián đoạn trong quá trình xạ trị như chậm trễ, ngắt quãng hay bỏ dở cũng sẽ ảnh hưởng đến việc kiểm soát tại chỗ cũng như thời gian sống thêm của bệnh nhân. Ví dụ, một nghiên cứu chỉ ra rằng chậm trễ trong xạ trị bổ trợ cho bệnh nhân ung thư vú sau phẫu thuật trên 8 tuần sẽ làm tăng gấp đôi nguy cơ tái phát tại chỗ.
Tương tự, nếu chậm trễ trong điều trị ung thư cổ tử cung giai đoạn tiến triển sẽ làm giảm khả năng sống còn của bệnh nhân. Lanciano và cộng sự chỉ ra rằng tỉ lệ sống còn của bệnh nhân sau 4 năm sẽ giảm 7,5% nếu tổng thời gian xạ trị cho bệnh nhân lớn hơn 10 tuần so với tổng thời gian điều trị nhỏ hơn 9 tuần. Tác giả cũng nhấn mạnh rằng với một gián đoạn nhỏ trong quá trình xạ trị cũng ảnh hưởng đến kết quả điều trị của bệnh nhân.
Đối với nhóm bệnh nhân u thần kinh đệm độ ác tính cao thì việc xạ trị sau phẫu thuật chậm trễ sẽ ảnh hưởng đến kết quả sống còn của bệnh nhân. Mỗi một tuần chậm trễ xạ trị bổ trợ tính từ thời điểm 2 tuần sau mổ sẽ làm tăng nguy cơ tử vong của bệnh nhân lên 8,9%. Tương tự, với nhóm bệnh nhân u nguyên bào thần kinh đệm mới được chẩn đoán, nếu như việc kéo dài thời gian bắt đầu xạ trị nhiều hơn 48 ngày sau phẫu thuật sẽ làm giảm thời gian sống thêm của bệnh nhân.
Với nhóm bệnh nhân ung thư đầu cổ, những ảnh hưởng về sự chậm trễ của việc bắt đầu điều trị cũng như khoảng thời gian điều trị được nghiên cứu rộng rãi. Việc chậm trễ bắt đầu xạ trị ảnh hưởng xấu đến tỉ lệ sống còn của bệnh nhân sau điều trị. Ví dụ, dữ liệu phân tích từ 234.861 bệnh nhân ung thư đầu cổ có chỉ định xạ trị sau phẫu thuật chỉ ra ảnh hưởng của khoảng thời gian từ khi phẫu thuật đến lúc bắt đầu xạ trị (TS-RT) tới thời gian sống còn của bệnh nhân. Nhóm bệnh nhân có TS-RT nhỏ hơn hoặc bằng 42 ngày có thời gian sống sót trung bình là 10,5 năm, nhóm bệnh nhân có TS-RT từ 43 đến 49 ngày có thời gian sống sót trung bình là 8,2 năm, nhóm bệnh nhân có TS-RT lớn hơn 50 ngày có thời gian sống sót trung bình là 6,5 năm.
Hiện nay, quá trình chẩn đoán, điều trị bệnh nhân ung thư thường được tiến hành đa mô thức với sự kết hợp các bác sỹ phẫu thuật, hóa trị, xạ trị… Từ các ví dụ trên cho thấy vai trò của kết hợp đa chuyên ngành trong việc thảo luận về kiến thức sẵn có về những tác động của sự chậm trễ trong xạ trị với bệnh nhân ung thư để đưa ra những quyết định điều trị phù hợp.
Ưu điểm của xạ trị
Trong thời gian dịch bệnh COVID-19 thì xạ trị có thể đảm bảo an toàn trong quá trình điều trị, giảm thiểu nguồn nhân lực của bệnh viện và đảm bảo an toàn cho nhân viên y tế cũng như bệnh nhân. Nhân viên trong khoa xạ trị có thể chia thành các nhóm nhỏ (bác sỹ, kỹ sư vật lý y học, điều dưỡng, kỹ thuật viên) và xoay vòng trong quá trình điều trị để giảm thiểu rủi ro phơi nhiễm, tạo ra một chiến lược dự phòng nếu bất cứ một nhân viên nào có triệu chứng nhiễm dịch COVID-19. Do số bệnh nhân COVID-19 không có triệu chứng cao và hiện nay các biến thể mới có thể lây nhiễm qua đường không khí trong không gian kín nên việc tuân thủ đúng quy định 5K (khẩu trang, khử khuẩn, không tụ tập, khai báo y tế, khoảng cách) của Bộ Y tế để phòng ngừa lây nhiễm cho cả nhân viên y tế, bệnh nhân và người nhà là rất quan trọng, đặc biệt giảm thiểu tối đa nguy cơ lây nhiễm vào bệnh viện.

Thông điệp 5K của Bộ Y tế phòng, chống dịch Covid-19.
Việc sử dụng các phác đồ xạ trị giảm phân liều cho nhiều loại ung thư sẽ làm giảm số lần đến viện điều trị cũng như toàn bộ thời gian xạ trị của bệnh nhân ung thư. Thực hiện phác đồ xạ trị gỉam phân liều sẽ làm giảm số lần đến viện của bệnh nhân và hạn chế các nguy cơ phơi nhiễm. Một vai trò quan trọng khác nữa của xạ trị là khả năng thay thế phẫu thuật ở một số mặt bệnh ung thư như đầu cổ, thực quản, tuyến tuỵ, tuyến tiền liệt, bàng quang hoặc ung thư phổi không tế bào nhỏ.
Ngày nay, kỹ thuật xạ trị lập thể định vị thân (Stereotactic Body Radiation Therapy – SBRT) hiện là phương pháp điều trị chuẩn cho bệnh nhân ung thư phổi không tế bào nhỏ ở giai đoạn đầu và không thể phẫu thuật được. Cách tiếp cận sử dụng phương pháp này cũng là một lựa chọn khả thi cho bệnh nhân ung thư phổi không tế bào nhỏ giai đoạn sớm có thể phẫu thuật. Một nghiên cứu phân tích kết hợp sơ bộ dữ liệu từ hai thử nghiệm cho thấy tỉ lệ sống sót sau 3 năm là 95% ở nhóm bệnh nhân ung thư phổi không tế bào nhỏ giai đoạn sớm điều trị bằng kỹ thuật SBRT so với tỷ lệ 79% ở nhóm bệnh nhân tương tự được phẫu thuật. Kết quả này, mặc dù chỉ là ban đầu, có thể chứng tỏ vai trò của SBRT trong điều trị bệnh nhân ung thư phổi không tế bào nhỏ giai đoạn sớm, đặc biệt trong thời điểm đại dịch COVID-19 khi sự tiếp cận đến các trung tâm phẫu thuật lồng ngực bị hạn chế.

Hình ảnh điều trị cho bệnh nhân trên máy Varian CX – Khoa Xạ trị và Xạ phẫu – Bệnh viện TWQĐ 108 trong thời gian đại dịch COVID-19.
Kết luận
Đại dịch COVID-19 hiện nay đang ảnh hưởng đến mọi khía cạnh của chăm sóc sức khoẻ, theo dõi bệnh nhân ung thư. Trong thời điểm này, việc cân bằng giữa nguy cơ mắc virus SARS-CoV-2 và tử vong sau đó với nguy cơ bênh nhân ung thư tử vong do chậm trễ điều trị là rất quan trọng. Các bác sỹ chuyên ngành ung thư nên nắm rõ những tác hại của việc trị hoãn điều trị cho bệnh nhân ung thư, cân bằng giữa lợi ích và nguy cơ để có kế hoạch điều trị phù hợp cho người bệnh. Việc tăng cường điều trị bằng phương pháp xạ trị nên được xem xét vì phương pháp điều trị này không cần quá nhiều nhân lực trong thời dịch bệnh COVID-19 và bệnh nhân có thể hoàn thành quá trình điều trị trong thời gian 1 tuần, điều trị ngoại trú và ít ức chế hệ thống miễn dịch hơn hóa trị.
Trong thời gian đại dịch COVID-19 đang diễn biến phức tạp, tại Khoa Xạ trị và Xạ phẫu – Bệnh viện Trung ương Quân đội 108 tuy hạn chế nhận bệnh nhân mới theo quy định của bệnh viện nhưng vẫn tiếp tục điều trị cho bệnh ung thư theo hẹn. Khoa luôn nhắc nhở cán bộ nhân viên, bệnh nhân và người nhà tuân thủ đúng các khuyến cáo 5K của Bộ Y tế và các quy định của Bệnh viện về phòng chống dịch bệnh COVID-19. Bệnh nhân đến khám và điều trị bắt buộc phải khai báo y tế, đeo khẩu trang, có giấy hẹn đến điều trị theo giờ, được xét nghiệm COVID-19 hàng tuần. Bệnh viện Trung ương quân đội 108 cũng hỗ trợ một phần chi phí xét nghiệm COVID-19 cho các bệnh nhân đang điều trị ngoại trú tại Bệnh viện. Khoa cũng áp dụng thường quy xạ trị giảm phân liều cũng như tiến hành xạ phẫu (SRS) và xạ trị lập thể định vị thân (SBRT) cho các bệnh nhân có chỉ định để bệnh nhân không bị chậm trễ trong quá trình điều trị, giảm thời gian điều trị, tăng khả năng kiểm soát và tăng thời gian sống còn của bệnh nhân.
Nguồn: Bệnh viện Trung Ương quân đội 108



 Tài liệu Y học
Tài liệu Y học