Sự ra đời của phẫu thuật tim hở dưới tuần hoàn ngoài cơ thể để sửa chữa các thương tổn trong tim vào năm 1953 đã đánh dấu một bước tiến rất quan trọng trong ngành phẫu thuật tim cho phép điều trị được đa số các bệnh tim. Tuy nhiên, còn một số nhóm bệnh không thể mổ sửa chữa được do thương tổn quá nặng hoặc chưa có giải pháp điều trị, ví dụ như: bệnh cơ tim giãn, bệnh van tim, bệnh mạch vành giai đoạn cuối, bệnh tim bẩm sinh rất phức tạp.
Do vậy, từ giữa thế kỷ 20, người ta đã nghiên cứu về phẫu thuật ghép tim, và bác sĩ Barnard CN (Nam Phi) thực hiện thành công ca ghép tim trên người đầu tiên vào ngày 2/12/1967 cho một bệnh nhân 54 tuổi. Tuy nhiên, đây mới là thành công về mặt kỹ thuật và bệnh nhân chỉ sống được 18 ngày sau mổ do nhiều hạn chế ở thời kỳ đó, nhất là về điều trị ức chế miễn dịch. Từ đầu những năm 1970, phẫu thuật ghép tim đã có những bước phát triển mạnh mẽ, nhờ sự cải tiến của hệ thống tuần hoàn ngoài cơ thể, hồi sức sau mổ tim, các kỹ thuật hỗ trợ theo dõi trước và sau ghép, các thuốc ức chế miễn dịch và loại thải ghép. Cho đến nay, ghép tim đã trở thành phẫu thuật thường quy ở các quốc gia phát triển như: Mỹ, Châu Âu, Nhật, Đài Loan …, với nguồn tim hiến – ghép từ những người chết não, hoặc người mắc bệnh ở cơ quan khác rất nặng không thể chữa được. Tính trên toàn thế giới, số lượng ghép tim là hơn 3500 ca/năm, ở gần 240 trung tâm phẫu thuật tim mạch. Hầu hết mỗi trung tâm đều thực hiện được dưới 20 ca/năm. Kết quả lâu dài, khoảng 50% bệnh nhân có khả năng sống trên 10 năm sau ghép.
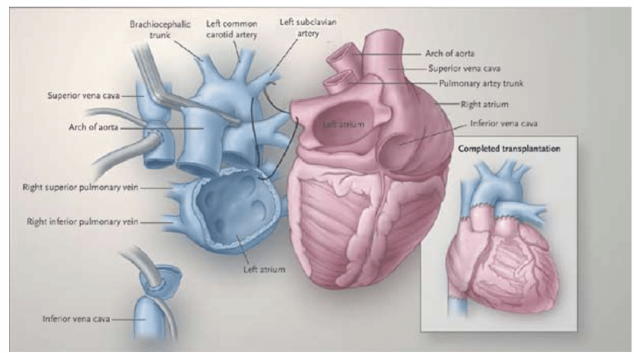
Minh họa quá trình ghép tim
Ghép tim có tốt không ?
Người bệnh trước ghép hầu như chỉ có khả năng vận động tối thiểu phục vụ bản thân như ăn uống, vệ sinh cá nhân, những trường hợp nặng nằm tại giường. Sau ghép có thể trở về thể trạng như người bình thường, ghép tim là phương pháp thay đổi hẳn chất lượng cuộc sống của người bệnh.
Khi nào cần ghép tim ?
Ghép tim được chỉ định cho người bệnh suy tim giai đoạn cuối khi không có phương pháp nào khác để khắc phục tình trạng suy tim.
– Do thiếu máu (bệnh mạch vành)
– Bệnh dạng tinh bột (amyloid)
– Do giãn buồng tim (bệnh cơ tim giãn)
– Do bệnh van tim
– Do tăng huyết áp
– Loạn nhịp dai dẳng, không thể khống chế bằng máy chống rung
– Bệnh lí cơ tim phì đại ở mức độ NYHA IV không thể điều trị bằng phương pháp khác
– Bệnh tim bẩm sinh không thể sửa bằng các kỹ thuật khác
– U tim; Giới hạn ở cơ tim; Không có bằng chứng di căn xa
Những ai không ghép tim được ?
Không phải tất cả những người suy tim giai đoạn cuối đều có chỉ định ghép tim, một số nguyên nhân không nên ghép tim bao gồm: Trên 70 tuổi; Các bệnh kèm theo nặng khác; Nghiện các chất gây nghiện; Không có khả năng theo dõi sau ghép; Không có người thân hỗ trợ; Khó khăn về kinh tế.
Nếu quả tim yếu quá mà không có tim hiến phải làm gì ?
Trên thế giới có một số phương pháp để giúp bệnh nhân chờ cho đến khi có người hiến bao gồm: Dụng cụ hỗ trợ thất trái, bóng đối xung và ECMO. Bóng đối xung và ECMO xâm lấn, bệnh nhân chỉ nằm 1 chỗ, nguy cơ nhiễm trùng và biến chứng cao, thường chỉ chờ trong thời gian ngắn. Dụng cụ hỗ trợ thất trái chưa phổ biến ở Việt Nam do giá thành rất cao.
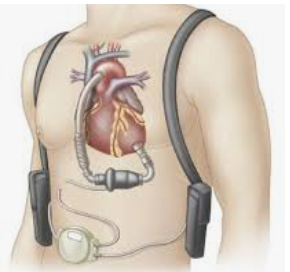
Hình 1: Máy hỗ trợ thất trái
Khi nào nên đăng ký ghép tim ?
Chỉ định gửi bệnh nhân đi theo dõi chờ ghép là do bác sĩ điều trị (thường bác sĩ nội tim mạch). Tuy nhiên người bệnh nên được cho đăng ký chờ ghép sớm nhất có thể. Do các thiết bị hỗ trợ rất đắt tiền, lượng người hiến rất ít mà nhu cầu ghép tim nhiều nên thời gian chờ đợi lâu và có thể mất cơ hội ghép.
Chuẩn bị gì cho ghép tim ?
Bệnh nhân tuân thủ thuốc theo bác sĩ điều trị, tâm lý thoải mái, cố gắng nâng cao thể trạng và tất nhiên chuẩn bị cả kinh tế sẵn sàng vì ghép tim có thể tiến hành bất cứ lúc nào khi có người hiến phù hợp.
Khi xuất viện sau ghép cần chú ý gì ?
Trước khi xuất viện bác sĩ sẽ giải thích cho bệnh nhân kỹ cách theo dõi và chăm sóc sau ghép. Nội dung chính bao gồm:
– Uống thuốc theo đơn bác sĩ, đúng giờ đúng loại thuốc (rất quan trọng vì đây là thuốc thải ghép).
– Khám lại theo hẹn, thường: 1 tuần/lần đến 2 tuần/ lần; 3 tuần/lần trong tháng đầu. Sau đó nếu tình trạng ổn định bệnh nhân tái khám 4 tuần/lần ở những tháng kế tiếp (sử dụng bảo hiểm Y tế).
– Bệnh nhân nặng có vấn đề bất thường có thể tái khám bất cứ khi nào.
– Chế độ ăn uống: Ăn đủ chất, dễ tiêu, điều độ, đúng giờ, thức ăn đảm bảo vệ sinh; Ăn nhạt, ít muối; Tùy theo bệnh kèm theo mà sẽ hướng dẫn chế độ ăn phù hợp; Kiểm soát cân nặng phù hợp.
– Chế độ sinh hoạt: Hợp lý khoa học, tránh thức khuya, dậy sớm, gắng sức nhiều; Tập thể dục đều đặn hàng ngày giúp duy trì cân nặng, dự phòng loãng xương; Bỏ thuốc lá, rượu bia, chất kích thích.
Khi đi khám lại cần làm gì ?
Nhịn ăn sáng và mang theo giấy tờ bao gồm:
– Đơn thuốc, bản photo giấy chuyển tuyến khi vào ghép, thẻ bảo hiểm y tế, chứng minh nhân dân hoặc thẻ căn cước, giấy phô tô các kết quả lúc ra viện.
– Bệnh nhân mang theo thuốc miễn dịch để uống ngay sau khi lấy máu.
– Nên mang theo đồ ăn nhẹ.
– Những vấn đề thắc mắc cần hỏi bác sĩ.
Theo dõi sau ghép có tốn tiền không ?
Bảo hiểm chi trả cho thuốc thải ghép theo quy định, tuy nhiên mỗi tháng cần 4.000.000 -5.000.000 đồng cho đồng chi trả và các thuốc khác.
Khi nào có thể đi làm trở lại
– Từ 1 đến 2 tháng đầu: Theo dõi sát tại các trung tâm tâm ghép tạng và giáo dục các chương trình phục hồi chức năng.
– Từ 6 đến 8 tuần sau ghép: Có thể trở về cuộc sống gần như bình thường. Tùy thuộc vào tình trạng bệnh lý trước ghép, thời gian hồi phục, biến chứng sau mổ và loại công việc. Hầu hết có thể trở về cuộc sống bình thường sau ghép 3 đến 6 tháng. Tuy nhiên nên tránh các công việc nặng, thức đêm.
Các biến chứng sau ghép như thế nào?
Thải ghép là vấn đề nghiêm trọng, bao gồm thải ghép cấp, bán cấp, mãn tính.
Biểu hiện bao gồm: Khó thở khi gắng sức và khi nghỉ; Khó thở về đêm; Thở nhanh nông; Hồi hộp, ngất; Huyết áp thấp; Tăng cân nhanh, phù chân; Bệnh mạch vành sau ghép khó phát hiện do không có triệu chứng, phải sử dụng biện pháp chụp mạch vành định kỳ để đánh giá.
Nguồn: Bệnh viện Hữu nghị Việt Đức


 Tài liệu Y học
Tài liệu Y học