Dấu hiệu sinh tồn (dấu hiệu sống) bao gồm: nhiệt độ, mạch, huyết áp, nhịp thở là những dấu hiệu chỉ rõ sự hoạt động của các cơ quan, phản ánh chức năng sinh lý của cơ thể.
Dấu hiệu sống được duy trì ở một giá trị nhất định để duy trì sự sống của con người. Nếu các giá trị này thay đổi vượt ra khỏi ngưỡng bình thường sẽ làm cho các chức năng khác trong cơ thể con người mất cân bằng và sinh bệnh, có thể dẫn đến tử vong.
Theo dõi dấu hiệu sinh tồn giúp phát hiện những bất thường của người bệnh. Ngoài ra những thay đổi về tình trạng sinh lý cơ thể, những đáp ứng về thể chất, môi trường, tâm lý đều gây ảnh hưởng đến dấu hiệu sinh tồn.
Những thay đổi này có thể xảy ra rất đột ngột hay kéo dài một khoảng thời gian. Do đó, bất kỳ sự thay đổi nào của dấu hiệu sinh tồn đều cần được ghi nhận và báo với bác sĩ để có những can thiệp kịp thời.
1.1. Nhiệt độ
– Con người là động vật đẳng nhiệt, bởi vậy nhiệt độ cơ thể ít chịu ảnh hưởng bởi nhiệt độ môi trường.
– Nhiệt độ trung tâm là nhiệt độ ở các phần sâu của cơ thể như gan, não, các tạng. Bình thường nhiệt độ trung tâm ổn định quanh chỉ số 370C.
– Nhiệt độ ngoại vi là nhiệt độ da hay bên ngoài của cơ thể, có thể thay đổi theo nhiệt độ môi trường, thường thấp hơn nhiệt độ trung tâm.
– Thân nhiệt cân bằng nhờ hai quá trình: sinh nhiệt và mất nhiệt.
Sinh nhiệt: là do chuyển hóa tức là phản ứng hóa học của tế bào, sinh nhiệt bao gồm: Sự co mạch; Sự vận động, co cơ, rung giật cơ; Chuyển hóa các chất; Hoạt động của hệ nội tiết.
Mất nhiệt: là quá trình vật lý của cơ thể tiếp xúc với môi trường, thải nhiệt qua các hình thức; Qua da; Sự bài tiết qua hơi thở, mồ hôi, giảm khối lượng tuần hoàn; Sự giãn mạch ngoại biên; Do ức chế thần kinh.
– Nhiệt độ cơ thể còn chịu sự kiểm soát của trung khu điều hòa thân nhiệt ở vùng dưới đồi (Hypothalamus) và được duy trì trong giới hạn hẹp.
1.2. Nhịp thở
– Hô hấp là quá trình trao đổi khí (O2 và CO2) giữa cơ thể với môi trường.
– Hô hấp gồm 2 động tác: hít vào (chủ động) và thở ra (thụ động).
– Các cơ tham gia vào quá trình hô hấp: cơ hoành, cơ liên sườn, cơ thang, cơ ức đòn chũm …
– Điều hòa chức năng hô hấp do trung khu hô hấp ở hành não điều khiển
1.3. Mạch
– Mạch là sự nảy nhịp nhàng theo nhịp tim khi đặt tay lên động mạch nhờ tính đàn hồi và co giãn của mạch máu.
– Bắt mạch cũng là phương pháp biết được số nhịp đập của tim.
1.4. Huyết áp
Huyết áp (HA) là áp lực của máu trên thành động mạch. Trong thời kỳ tâm thu, huyết áp trong động mạch lên cao nhất gọi là huyết áp tối đa (huyết áp tâm thu). Trong thời kỳ tâm trương, huyết áp trong động mạch xuống thấp nhất gọi là huyết áp tối thiểu (huyết áp tâm trương).
Các yếu tố tạo nên huyết áp:
– Sức co bóp của tim
– Sự co giãn (đàn hồi) của động mạch
– Lực cản ngoại vi (khối lượng máu, độ quánh của máu, sức cản của thành mạch)
– Yếu tố thần kinh
2. Mục đích
– Kiểm tra sức khỏe định kỳ.
– Chẩn đoán bệnh.
– Theo dõi tình trạng bệnh, diễn biến bệnh.
– Theo dõi kết quả điều trị và chăm sóc.
3. Chỉ định
– Kiểm tra sức khỏe
– Khi tiếp nhận người bệnh
– Người bệnh đang nằm điều tại các cơ sở y tế
– Người bệnh trước và sau phẫu thuật, làm một số thủ thuật (truyền, chọc dịch …)
– Trước và sau dùng một số thuốc ảnh hưởng đến hô hấp, tim mạch (thuốc an thần, giảm đau, trợ tim …)
– Tình trạng người bệnh có những thay đổi (hôn mê, đau, đi ngoài …).
– Khi có chỉ định của bác sĩ
– Bàn giao ca trực đối với người bệnh nặng.
– Người bệnh nhập viện, xuất viện, chuyển khoa, chuyển viện.
4. Quy tắc đo dấu hiệu sinh tồn
– Đối với người bệnh đang nằm viện, theo dõi 2 lần/ngày vào buổi sáng và chiều, cho dù người bệnh có dấu hiệu sinh tồn ổn định. Trong trường hợp tình trạng người bệnh nặng thì cần theo dõi nhiều lần hơn và theo chỉ định của bác sĩ.
– Kiểm tra dụng cụ đo trước khi đo
– Cho người bệnh nghỉ ngơi tại giường trước khi đo 10 – 15 phút.
– Không làm các thủ thuật khác trong khi đo.
– Báo bác sĩ nếu thấy bất thường khi đo.
– Ghi chép kết quả phải trung thực và chính xác.
5. Các yếu tố ảnh hưởng đến dấu hiệu sinh tồn
5.1. Yếu tố sinh lý
– Tuổi
– Giới
– Vận động, tập luyện
– Tăng thân nhiệt: tăng 10C, nhịp thở tăng 2 – 3 nhịp/ phút, mạch tăng thêm 8 – 10 lần/ phút
– Xúc động, lo lắng, sợ hãi
5.2. Dùng thuốc
Thuốc chống loạn nhịp, giãn mạch làm mạch chậm. Thuốc giảm đau liều cao làm mạch tăng. Thuốc gây mê làm mạch chậm. Thuốc kích thích: cafein gây mạch tăng. Thuốc trợ tim (digoxin) làm mạch chậm.
5.3. Yếu tố bệnh lý
– Bệnh hô hấp, tim mạch, trường hợp cấp cứu …
6. Đơn vị tính
– Mạch: lần/ phút
– Nhiệt độ:
Thân nhiệt là nhiệt độ có thể, được ký hiệu T°
Độ C: Celcius, ký hiệu: 0C
Độ F: Fahrenheit ký hiệu: 0F
Chuyển đổi đơn vị độ F và độ C: 0F = C x 9/5 + 32
0C = (F – 32) x 5/9
– Huyết áp: mmHg
– Nhịp thở: lần/ phút
7. Giới hạn chỉ số dấu hiệu sống
7.1. Mạch
Đối tượng Mạch chậm
(lần/phút)
Bình thường
(lần/phút)
Mạch nhanh
(lần/phút)
Người lớn < 60
60 – 80
>80
Trẻ em < 80
80 – 100
>100
Trẻ <1 tuổi < 100
100 – 120
>120
Sơ sinh < 140
140 – 160
>160
7.2. Nhiệt độ
| Chỉ số |
Huyết áp thấp (mmHg) |
Huyết áp bình thường (mmHg) |
Huyết áp cao (mmHg) |
| Huyết áp tâm thu (HATĐ) |
< 90 |
90 – 140 |
>140 |
| Huyết áp tâm trương (HATT) |
< 60 |
60 – 90 |
>90 |
– Các chỉ số khác:
+ Huyết áp trung bình: là trị số mà nếu giữ nguyên giá trị không đổi trong suốt thời gian một chu kỳ tim. Người ta tính huyết áp trung bình qua tích phân các trị số huyết áp biến động trong 1 chu kỳ tim. Huyết áp trung bình không phải là trung bình cộng của huyết áp tối đa và huyết áp tối thiểu.
+ Huyết áp hiệu số: là sự chênh lệch giữa huyết áp tâm thu và huyết áp tâm trương. Thí dụ: HA tâm thu là 110 mmHg, HA tâm trương là 70mmHg. Huyết áp hiệu số là: 110 – 70 = 40 mmHg. Nếu hiệu số huyết áp <20 mmHg gọi là huyết áp kẹt.
– Huyết áp tâm trương = HA tâm thu chia 2 + 10 hoặc 20mmHg
| Đối tượng |
Nhịp thở chậm |
Bình thường |
Nhịp thở nhanh |
| Người lớn |
< 10 lần/phút |
14 – 20 lần/phút |
>25 lần/phút |
| Trẻ em |
< 15 lần/phút |
20 – 30 lần/phút |
>35 lần/phút |
| Trẻ <1 tuổi |
< 25 lần/phút |
30 – 40 lần/phút |
>55 lần/phút |
| Sơ sinh |
< 40 lần/phút |
40 – 60 lần/phút |
>60 lần/phút |
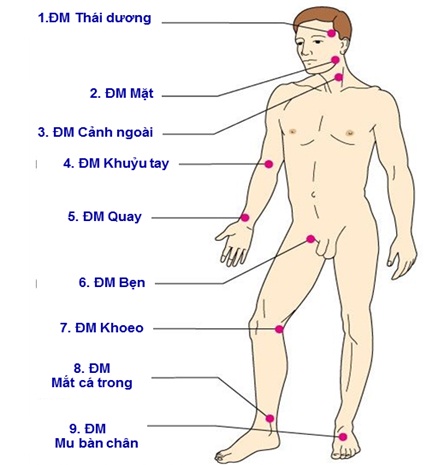
8. Vị trí đo dấu hiệu sinh tồn
8.1. Mạch
|
Vị trí bắt mạch |
Cách xác định |
| Động mạch Thái dương | Trên vùng thái dương |
| Động mạch Cảnh | Sờ sụn giáp, kéo sang 1 bên, bờ trong cơ ức đòn chũm (ngang sụn giáp) |
| Động mạch Nách | Sờ vào hõm nách |
| Động mạch Khuỷu tay | ½ trong nếp gấp khuỷu |
| Động mạch Quay | Hõm quay ở cổ tay, cách cổ tay 2cm |
| Động mạch Bẹn | ½ giữa nếp gấp bẹn |
| Động mạch Khoeo | Nếp gấp hõm gối |
| Động mạch Chày sau | Cạnh mắt cá trong phía sau |
| Động mạch Mu bàn chân | Giữa ngón 1,2 bàn chân |
| Nghe tim (mỏm tim) | Giao điểm khoang liên sườn 5 với đường giữa xương đòn trái |
– Miệng: tỉnh táo
– Nách: người lớn, hôn mê
– Hậu môn: trẻ em
– Tai, trán: mọi đối tượng (sử dụng nhiệt kế laze)
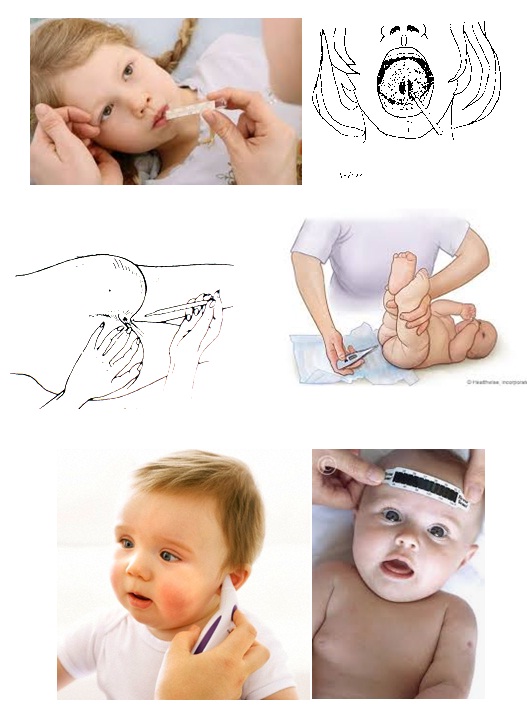
8.4. Nhịp thở: nhìn lồng ngực hoặc bụng (nâng lên hạ xuống tương ứng với 01 nhịp thở)
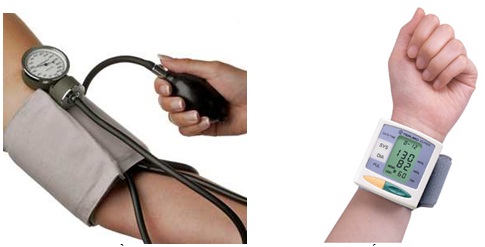
9. Dụng cụ đo dấu hiệu sinh tồn
9.1. Mạch: đồng hồ có kim giây
|
STT |
CÁC BƯỚC TIẾN HÀNH |
MỤC ĐÍCH – Ý NGHĨA |
TIÊU CHUẨN ĐẠT |
| I | CHUẨN BỊ | ||
| 1. | Chuẩn bị người bệnh:
Xác định đúng người bệnh – Nhận định tình trạng người bệnh |
– Tránh nhầm lẫn
– Đánh giá mức độ nghiêm trọng và các vấn đề có liên quan |
– Xác định được các thông tin cần hỏi
– Hỏi các thông tin liên quan đến vấn đề đo DHST |
| Thông báo và giải thích cho NB về KT sẽ làm. Động viên NB để NB hợp tác.
Để người bệnh nằm nghỉ 10 – 15 phút trước khi thực hiện |
– Để người bệnh hiểu và phối hợp tốt
– Tránh sai lệch kết quả |
– Người bệnh hiểu mục đích và hợp tác trong khi thực hiện kỹ thuật
– NB được nghỉ ngơi thoải mái |
|
| 2. | Chuẩn bị điều dưỡng: Điều dưỡng phải có đầy đủ trang phục y tế theo quy định. Rửa tay thường quy. | – Theo quy định.
– Tránh lây nhiễm |
– Gọn gàng, sạch sẽ, phù hợp.
– Đúng các bước |
| 3. | Chuẩn bị dụng cụ:
Nhiệt kế, đồng hồ, huyết áp, ống nghe, bút 2 màu (đỏ – xanh), thước kẻ, gạc miếng, cồn 70 0, phiếu TD và CS điều dưỡng, hồ sơ |
– Để thực hiện kỹ thuật theo quy trình, thuận lợi. | – Đầy đủ, đúng tiêu chuẩn. |
| II | TIẾN HÀNH KỸ THUẬT | ||
| Đo nhiệt độ ở nách | |||
| 1. | Lau khô hõm nách | Tránh sai lệch kết quả | Sạch sẽ |
| 2. | Kiểm tra nhiệt kế và vảy thuỷ ngân xuống dưới 350C | Đảm bảo chính xác | Vẩy đúng cách |
| 3. | Đặt đầu nhiệt kế có bầu thuỷ ngân vào hõm nách | Giúp quá trình đo được chính xác | Bầu thủy ngân nằm trong hõm nách. Chếch 45 độ so với cơ thể. |
| 4. | Khép cánh tay vào thân, cẳng tay để lên bụng | Giữ cho nhiệt kế được chắc chắn | Nhiệt kế được kẹp chặt, không bị rơi |
| 5. | Sau 10 phút lấy nhiệt kế, đọc kết quả. Lau nhiệt kế bằng gạc có cồn. | Đủ thời gian để đảm bảo chính xác
Tránh lây nhiễm |
Cầm ngang tầm mắt
Đọc chính xác kết quả Nhiệt kế sạch, khô |
| 6. | Thông báo kết quả và ghi phiếu theo dõi | Để NB biết | NB được nghe ĐD thông báo kết quả và đánh giá. |
| Đếm nhịp thở | |||
| 7. | Đặt tay người bệnh lên bụng, điều dưỡng cầm tay người bệnh. | Để người bệnh yên tâm, không biết đang được đếm nhịp thở | Đúng kỹ thuật |
| 8. | Quan sát lồng ngực, đếm nhịp thở trong 1 phút | Đếm được nhịp thở
Đảm bảo chính xác |
Mắt, đồng hồ, lồng ngực nằm trên 1 đường thẳng.
Quan sát tần số, biên độ, âm sắc, nhịp điệu, kiểu thở, mức độ khó thở trong khi đếm nhịp thở |
| 9. | Thông báo kết quả và ghi phiếu theo dõi | Để người bệnh biết | Người bệnh được nghe ĐD thông báo kết quả và đánh giá. |
| Đếm mạch quay | |||
| 10. | Đặt tay người bệnh dọc theo thân mình | Đặt 3 đầu ngón tay lên vị trí cần bắt. Đặt dọc cách tay theo thân mình (nếu bắt động mạch quay)
Cảm nhận độ nảy của mạch |
Để người bệnh yên tâm, không biết đang được đếm nhịp thở |
| 11. | Đặt nhẹ 3 đầu ngón tay lên động mạch quay và đếm mạch trong 1 phút. Đánh giá độ nảy của mạch | Đếm mạch trong 1 phút | Đếm được mạch
Đảm bảo chính xác |
| 12. | Thông báo kết quả và ghi phiếu theo dõi | Thông báo kết quả | Để người bệnh biết |
| Đo huyết áp cánh tay | |||
| 13. | Kiểm tra huyết áp, ống nghe. Bộc lộ cánh tay | Để đảm bảo dụng cụ đo còn sử dụng được.
Để xác định đúng vị trí đo |
Đúng kỹ thuật |
| 14. | Kéo tay áo NB lên sát nách. Quấn băng trên nếp gấp khuỷu tay 3-5 cm. Đặt đồng hồ đo ngang tim | Đảm bảo kết quả đo chính xác | Đúng kỹ thuật |
| 15. | Khoá van HA, tìm động mạch, đặt tai nghe vào 2 lỗ tai và đặt màng nghe lên trên động mạch vừa tìm (khuỷu tay) | Giúp cho quá trình đo thuận tiện và chính xác | Tìm được động mạch khuỷu tay và đặt màng nghe đúng vị trí |
| 16. | Bơm hơi cho đến khi tai nghe không nghe thấy tiếng đập, bơm thêm 30 mmHg | Xác định huyết áp tâm thu (HATĐ)
Đảm bảo kết quả chính xác |
Đúng kỹ thuật |
| 17. | Xác định HA: Mở van từ từ đồng thời nghe được tiếng đập đầu tiên (HA tâm thu hay HA tối đa) và đến khi thay đổi âm sắc hoặc nghe tiếng đập cuối cùng (HA tâm trương hay HA tối thiểu) | Xác định được HA tâm thu và tâm trương | Đúng kỹ thuật
Xả van 2 – 5mmHg/giây |
| 18. | Thông báo kết quả và ghi phiếu theo dõi | Để người bệnh biết | Người bệnh được nghe ĐD thông báo kết quả và đánh giá. |
| 19. | Đánh giá NB sau khi thực hiện KT. Dặn dò người bệnh. | Xem mức độ hoàn thành kỹ thuật
Để NB theo dõi |
Đánh giá đúng tình trạng NB.
NB hiểu |
| 20. | Thu dọn dụng cụ – Rửa tay – Ghi phiếu TD và CS điều dưỡng. | Gọn gàng
Tránh lây nhiễm. Chứng minh việc ĐD đã làm Hoàn thiện hồ sơ bệnh án |
Gọn gàng, đúng vị trí
Đúng quy trình Ghi đúng, chính xác |
| Ghi chú: theo dõi, giao tiếp và động viên người bệnh trong suốt thời gian tiến hành kỹ thuật. | |||
10. Các bất thường của dấu hiệu sống và xử trí
10. 1. Mạch
|
Mạch |
Dấu hiệu |
Xử trí |
|
| 1. | Mạch nhanh | Bắt mạch cao hơn mức bình thường
NB cảm thấy tim đập nhanh, đánh trống ngực. Dấu hiệu đi kèm: chóng mặt, khó thở, đau tức ngực và bất tỉnh |
Cho NB nghỉ ngơi tại giường
Xem xét các tác nhân: yếu tố bệnh lý, dùng thuốc, đi lại, sử dụng các chất kích thích, tâm lý, mang thai, kinh nguyệt Báo bác sĩ và thực hiện các chỉ định của bác sĩ. Kiểm tra lại mạch sau khi thực hiện các y lệnh của bác sĩ |
| 2. | Mạch chậm | Mệt mỏi, khó thở, đau ngực, gần như ngất xỉu hay bất tỉnh | Cho NB nghỉ ngơi tại giường
Xem xét các tác nhân: yếu tố bệnh lý, dùng thuốc. Báo bác sĩ và thực hiện các chỉ định của bác sĩ. Kiểm tra lại mạch sau khi thực hiện các y lệnh của bác sĩ |
10.2. Nhiệt độ
– Hạ nhiệt độ: gặp trong các bệnh lý rối loạn chuyển hoá: xơ gan, đái tháo đường, suy dinh dưỡng, nhiễm lạnh …
– Tăng thân nhiệt: do quá trình thải nhiệt chậm hơn sinh nhiệt.
+ Nhiễm nóng: say nóng, say nắng, làm việc trong môi trường nóng
+ Sốt: là tình trạng tăng thân nhiệt do rối loạn hoạt động bình thường của não (chấn thương sọ não) hoặc các chất độc tác động lên trung tâm điều hoà nhiệt, là 1 phản ứng của cơ thể trước tác động của các yếu tố có hại (VD: nhiễm khuẩn) hoặc phản ứng tự miễn của cơ thể (bệnh viêm khớp dạng thấp, lupud …).
+ Nguyên nhân của sốt:
Do nhiễm khuẩn
Không do NK: Protein lạ (tiêm phòng); Do muối (tiêm vào bắp hay dưới da muối ưu trương); Do tác dụng của thuốc; Tổn thương hệ thần kinh (u não, chấn thương sọ não …); Bệnh tự miễn (bệnh viêm khớp dạng thấp, lupud …) …
– Các dạng sốt: Sốt có 4 dạng sau:
+ Sốt liên tục: sốt cả ngày
+ Sốt dao động: lúc sốt lúc không trong ngày
+ Sốt cách quãng: sáng sốt chiều không sốt, ngày sốt ngày không
+ Sốt hồi quy: nhiều ngày sốt một lần
– Các giai đoạn của sốt (3):
+ Sốt tăng: nhiệt độ tăng dần khi đo, run rẩy, sởn da gà, rung cơ, da tái nhợt, tư thế co quắp, không ra mồ hôi
+ Sốt đứng: nhiệt độ không thay đổi, triệu chứng giống sốt tăng, môi khô…
+ Sốt lui: nhiệt độ giảm dần khi đo, ra nhiều mồ hôi, thở nhanh sâu, mạch ngoại biên giãn.
– Ảnh hưởng của sốt đối với cơ thể:
+ Rối loạn nước, điện giải
+ Tuần hoàn: mạch máu ngoại biên dãn, nhịp tim tăng, tăng vận mạch
+ Hô hấp: nhịp thở tăng.
+ Tiêu hóa: ăn đắng miệng, chán ăn, buồn nôn, nôn, tiêu chảy hoặc táo bón.
+ Bài tiết: mất nhiều mồ hôi, tiểu ít, nước tiểu cô đặc sậm màu.
+ Thần kinh: gây nhức đầu, dễ kích động, cáu gắt, sốt cao có thể dẫn đến mê sảng, co giật nhất là trẻ em.
+ Sốt kéo dài làm cơ thể suy kiệt.
+ Sốt tăng lên 10C thì nhịp thở tăng lên 2 -3 lần/phút, mạch tăng 8 – 10 lần/phút, huyết áp có thể dao động.
– Các phương pháp làm hạ sốt:
+ Cởi bớt áo
+ Phòng thoáng mát
+ Chườm mát: trán, nách, bẹn, cổ
+ Uống nhiều nước
+ Truyền dịch
Dùng thuốc: paracetamol, panadol …
10.3. Huyết áp
|
Huyết áp |
Dấu hiệu |
Xử trí |
|
| 1. | Huyết áp cao | Đo huyết áp cao hơn mức bình thường.
Có biểu hiện choáng váng, đau nhức đầu. Tình trạng mất ngủ, ù tai, chóng mặt, hoa mắt. Đau tức ngực, khó thở, hồi hộp. Buồn nôn đỏ mặt |
Nghỉ ngơi tại giường bệnh
Động viên người bệnh Báo bác sĩ và thực hiện các chỉ định của bác sĩ. Kiểm tra lại huyết áp sau khi thực hiện các y lệnh của bác sĩ |
| 2. | Huyết áp thấp | Đo huyết áp thấp hơn mức bình thường.
Hoa mắt chóng mặt. Ngất xỉu (syncope). Thiếu tập trung. Mờ mắt. Buồn nôn. Da lạnh và nhợt nhạt. Thở nhanh, nông. Mệt mỏi. Trầm cảm. Khát. |
Nghỉ ngơi tại giường bệnh
Động viên người bệnh Báo bác sĩ và thực hiện các chỉ định của bác sĩ. Kiểm tra lại huyết áp sau khi thực hiện các y lệnh của bác sĩ |
10.4. Nhịp thở
– Các dấu hiệu của khó thở:
Nhịp thở tăng, thở dốc
Người bệnh lo âu, hốt hoảng, bồn chồn.
Giảm thị lực, mắt mờ.
Môi và đầu chi tím tái
Ý thức lẫn lộn.
Co thắt hõm ức
Co thắt các cơ hô hấp, lồng ngực và bụng đảo ngược (giai đoạn thiếu ôxy nặng)
– Hai kiểu khó thở đặc trưng:
+ Cheyne – Stokes: xuất huyết não, u não …
+ Kussmaul: hôn mê, đái tháo đường …







 Tài liệu Y học
Tài liệu Y học